Cancer Screening - Debrecen Mamadoki Bt
Dacă începem cu faptele descurajatoare, atunci din păcate se poate spune că în Ungaria, cancerul organelor feminine provoacă în continuare moartea a aproape 3.500 de femei în fiecare an. Cancerul de sân „duce” la 2.500 de decese, în timp ce în cazurile de cancer ovarian și de col uterin, pierdem aproximativ 500 până la 600 de vieți în fiecare an. Deși incidența sa a scăzut în ultimul deceniu, vârsta cu risc se mută, din păcate, către o grupă de vârstă din ce în ce mai tânără. Unul dintre motivele pentru aceasta este viața sexuală regulată care a început în adolescență, schimbul frecvent de parteneri, promiscuitatea, care este o serie de factori de risc. Inflamațiile netratate, descărcarea de gestiune și leziunile cervicale, adesea asociate cu o infecție virală (virusul papilomului uman, HPV), se pot transforma într-un cancer temut printr-o așa-numită afecțiune precanceroasă. Acestea sunt fapte, dar nu trebuie neapărat să fim îngroziți de ele, deoarece știm că femeile pot face cel mai mult pentru propria lor sănătate dacă sunt supuse unui screening regulat, astfel încât anomaliile să poată fi detectate la timp, când sunt încă vindecabile.
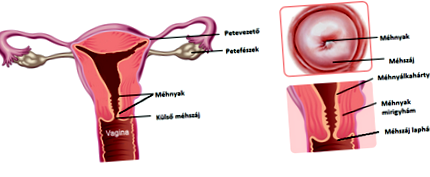
Anatomie:
Uterul este un organ de dimensiunea unui ou format dintr-un corp uterin și col uterin. Partea inferioară a colului uterin care se extinde în vagin este palpabilă în bolta vaginală, cunoscută și sub numele de col uterin. Uterul este situat în pelvis, în contact strâns cu vezica din față și rectul din spate.
Suprafața exterioară a colului uterin este în mod normal acoperită cu un epiteliu scuamos. Există un epiteliu glandular secretat în colul uterin. Această secreție este un mucus dens care aproape formează un dop pentru a sigila cavitatea uterină din vagin de agenții patogeni și infecțiile în creștere.
Este recomandabil să fiți atenți la câteva lucruri înainte de a efectua un screening pentru cancer.
Screeningul cancerului nu este posibil în timpul menstruației și al sângerărilor vaginale. Acest lucru se datorează faptului că proba de celule testate, frotiul citologic, va fi sângeros și sângele va ascunde celulele necesare pentru a face diagnosticul.
Este recomandabil să săriți cu cel puțin 3 zile înainte și după menstruație, dar este cel mai ideal să luați un frotiu la jumătatea timpului între cele două menstruații. Deoarece în multe cazuri nu este posibil să se determine în prealabil exact când va începe menstruația, sângerarea poate începe cu doar câteva minute înainte de test. Imediat înainte de sângerare și după dispariția sa aparentă, poate exista o mică așa-numită cantități microscopice de sângerare care interferează cu screeningul cancerului. Din acest motiv, este recomandabil să programați testul pentru a evita timpul și cheltuielile inutile.
Dacă există simptome sugestive de infecție vaginală, inflamație genitală, infecția și inflamația trebuie vindecate mai întâi, deoarece inflamația și infecția pot duce la constatări citologice anormale, care pot necesita screening-ul cancerului repetat după tratamentul inflamației.
Nu este recomandabil să efectuați spălare vaginală înainte de test. Deși acest lucru pare igienic și semnele de infecție pot fi spălate, inflamația persistă la nivel celular, ducând la rezultate citologice anormale. Dacă medicul examinator nu vede secreția ca o consecință a infecției vaginale, poate fi dificil să se interpreteze constatarea citologică anormală.
Dacă cineva vine la examen din cauza unei infecții vaginale sau a unei inflamații genitale, nu vă tratați în prealabil. Clătirea vaginală elimină „fluxul” din vagin și astfel elimină un simptom important, doar temporar, desigur, dar la examinare nu vom vedea secreția caracteristică, care este o parte importantă a diagnosticării. Dacă utilizați un supozitor, este posibil să nu fie posibil să determinați dacă scurgerea vaginală provine din infecție sau din supozitorul dizolvat.
Nu este recomandabil să aveți o viață sexuală în termen de trei zile, cu sau fără prezervativ. Prezervativele sunt de obicei tratate cu diverse substanțe chimice, de ex. spermicid, parfum și pot provoca iritații, inflamații sterile. Dispozitive locale de protecție spermicide precum de ex. supozitoarele, cremele, acționează chimic și pot provoca și iritații, inflamații sterile. Sperma trăiește zile întregi în organele genitale feminine și aspectul lor în masă este nedorit în frotiul citologic, în plus, sperma poate schimba și imaginea celulară (de exemplu, alcalină, poate infecta).
Esența ecranizării
De fapt, în screening-ul cancerului, contrar numelui său, nu încercăm să găsim o afecțiune canceroasă, dar scopul este de a detecta în timp condițiile de prevenire a cancerului. O afecțiune de prevenire a cancerului este atunci când începe un proces în corpul nostru care, fără intervenție, duce la dezvoltarea unei tumori maligne. Acest lucru înseamnă, de asemenea, că screeningul cancerului ginecologic ar trebui să examineze toate organele clasificate ca organe genitale feminine și în care se poate dezvolta o tumoare. În consecință, ne concentrăm pe colul uterin, uterul, ovarele și sânii.
Screeningul complex al cancerului este rezultatul muncii comune a mai multor specialiști, precum obstetricieni și ginecologi, citologi și, dacă este necesar, radiologi.
Procedura de testare
Ancheta începe cu o conversație în care vă puteți raporta reclamațiile. Punem întrebări, vrem să știm data ultimei perioade menstruale, regularitatea sângerării, eventualele plângeri. Raportați despre tratamentele și medicamentele utilizate până acum. Un calendar de meniu bine gestionat poate ajuta foarte mult în răspunsuri.
Conversația este urmată de anchetă în sine. Pentru examinare se folosește o masă de examinare ginecologică special concepută. După vizualizarea corpului pubian, vaginul este expus folosind un dispozitiv steril de unică folosință din plastic. Utilizarea unei oglinzi vaginale este necesară pentru a vedea pereții vaginali altfel confluenți și colul uterin în continuarea lor. Pentru a face acest lucru, folosim o lupă specială (colposcop) pentru a revizui pereții vaginali și colul uterin. O probă de material de pe suprafața colului uterin și a colului uterin este apoi luată pentru examinare citologică prin mijloace adecvate (bețișoare sau perii). Screeningul citologic implică examinarea straturilor epiteliale detașate ale colului uterin. Este numit după Papanicolaur Cu proba unui preot se întâmplă. Se face un frotiu din proba luată, care este evaluată ulterior după fixare și colorare specială într-un laborator de citologie acreditat la microscop, care este, de asemenea, potrivit pentru detectarea infecțiilor, inflamației și tumorilor. Rezultatele anormale apar în 5-10% din cazuri, dar în majoritatea cazurilor nu indică o tumoare, ci o inflamație sau o leziune care se vindecă spontan.
Spatulele receptor de probă de unică folosință
După colectarea citologică (frotiu), se efectuează colposcopia. Un colposcop este un dispozitiv optic cu o sursă de lumină adecvată care asigură o mărire de 5-12-20-30. Cu ajutorul acestui lucru, pot fi recunoscute modificări epiteliale ale suprafeței pielii și ale cavității corpului care nu sunt vizibile cu ochiul liber, iar severitatea modificării observate poate fi bine evaluată. Avantajul său este, pe de o parte, că țesuturile pot fi examinate în direct în propriul mediu și, pe de altă parte, că pot fi repetate cu ușurință. Folosind acid acetic și iod (periaj), zonele patologice pot fi bine separate de țesuturile intacte.
Aceasta este urmată de așa-numita examinare bimanuală (manuală), în timpul căreia simțim uterul, îi determinăm localizarea, dimensiunea, prezența posibilă a inflamației, sarcina, alte leziuni și aflăm starea trompelor uterine și a ovarelor. Întreaga examinare durează doar câteva minute, petrecem majoritatea timpului la birou vorbind. Dacă se consideră necesar sau justificat de reclamațiile dvs., pot fi efectuate investigații suplimentare. Aceasta înseamnă de obicei o extragere cu ultrasunete sau mai târziu sânge. Palparea sânilor ar trebui să fie o parte esențială și integrantă a screeningului ginecologic.
Deoarece testul este ușor de repetat, putem oferi un răspuns exact cu privire la faptul dacă procesul s-a îmbunătățit sau s-a deteriorat.
REZULTATE CITOLOGICE
Conform vechiului sistem, frotiul a fost evaluat între P0 și P5, dar mai recent folosim metoda Bethesda.
(Sistemul Papanicolau a fost utilizat în Ungaria încă din anii 1920, ceea ce a reprezentat un pas major înainte la acea vreme, dar acum avem o metodă de evaluare mult mai informativă. Sistemul Bethesda a fost dezvoltat în 1988. Amendamentul său din 2001 este încă în uz astăzi. sistemul oferă informații mult mai flexibile și mai informative, mai detaliate despre leziunile cervicale.)
Evaluare de Papanicolau:
P0 = frotiu nu poate fi evaluat, s-ar putea să fi apărut o eroare în legătură cu testul sau evaluarea, de aceea este necesar un alt test.
P1 = negativ; celule normale
P2 = negativ; celule normale cu semne inflamatorii minime care de obicei nu necesită acțiune (acesta este cel mai frecvent rezultat!)
P3 = Inflamație sau cancer suspectat. Se recomandă testarea repetată sau screeningul HPV. O constatare P3 singură nu justifică intervenția chirurgicală, dar este necesară o monitorizare și control medical atent!
P4 = afecțiune precanceroasă sau suspectat de cancer precoce. - Excluderea sau confirmarea suspiciunii se justifică prin screeningul HPV și în marea majoritate a cazurilor examinarea histologică în astfel de cazuri.
P5 = Prezența celulelor tumorale. Examinarea histologică este cu siguranță justificată.
Evaluare conform sistemului Bethesda:
Clasificarea Bethesda indică originea (epiteliul scuamos sau glandular) și gradul (ușor sau sever) al tulburării.
Există două tipuri principale de cancer de col uterin:
85-90% dintre acestea sunt carcinoame cu celule scuamoase, care se dezvoltă de-a lungul mai multor ani și sunt bine depistate.
10-15% dintre acestea sunt cancere glandulare, care se pot dezvolta în doar un an și jumătate până la doi ani, sunt localizate în colul uterin și, prin urmare, sunt dificil de depistat.
Clasificarea constatărilor patologice:
ASCUS - celule scuamoase anormale evaluate anormal
SIL - leziuni cu celule scuamoase, inclusiv
LSIL - celule ușor atipice
HSIL - celule sever atipice
AGC - celule epiteliale glandulare anormale
AIS (adenocarcinom in situ) - doar cancer suspectat al glandei epiteliale
- Dorința de a se căsători a sărit și în Hajdú-Bihar, pierderea naturală în greutate a scăzut - Știri Debrecen,
- Debrecen tiroidian - dr
- Meniu zilnic debrecen; Sanatate si frumusete
- Meniu în Debrecen duminică; Viața Confort
- Lénárt Gitta Alcalinizare cu alimente vii - Cărți - Produse - Ezo-shop, Esoteric, Debrecen, Garai